MINIGUÍA PARA SENIORS
Entendiendo el síndrome de ojo seco
ESCUCHA UN RESUMEN
¿Qué es el ojo seco?
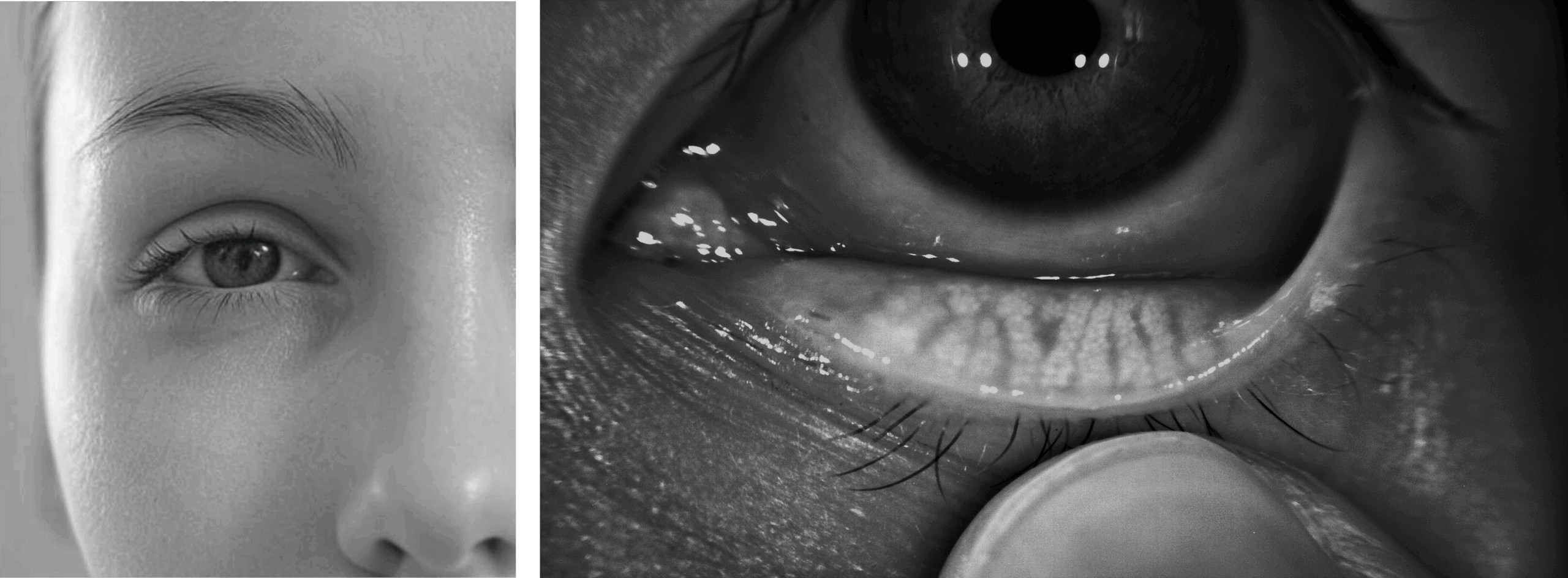
El ojo seco es una patología que tiene carácter crónico que afecta la superficie ocular, ya sea porque no se producen las lágrimas en la cantidad necesaria o porque se evaporan demasiado rápido. Según el último informe mundial TFOS DEWS III (Grupo Internacional de Trabajo sobre el Ojo Seco 2025), se produce como consecuencia de la pérdida de equilibrio (homeostasis) de la película lagrimal. No es solo "falta de lágrima", sino una inestabilidad que causa inflamación y daño en la superficie del ojo.
Analogía: el parabrisas
Para entenderlo de manera sencilla, imagina que tus ojos son como el parabrisas de un automóvil. Las lágrimas desempeñan el papel del líquido limpiaparabrisas.
- Si el depósito de líquido está vacío —lo que se conoce como deficiencia acuosa— el parabrisas se seca y pierde su claridad, lo que puede afectar tu visión.
- Por otro lado, si el líquido se evapora antes de poder cumplir su función —esto se refiere a la deficiencia evaporativa— el parabrisas queda cubierto por una película pegajosa que compromete aún más la visibilidad.
- En la mayoría de los casos, ambas situaciones se combinan (tipo mixto).
Lo más importante: La mayoría de los pacientes tienen un problema de calidad (evaporación), no de cantidad.
Tipos de ojo seco
Tal y como se detalla en los estudios DEWS I (2007), DEWS II (2017), DEWS III (2025), se distinguen tres categorías:
- Ojo seco por deficiencia evaporativa (el más común, 70-80% de los casos):
-
- Las lágrimas se evaporan rápido por problemas en la capa lipídica (grasa), que actúa como retenedor de la humedad (es como tener un vaso de agua al sol sin tapa).
- La causa: Generalmente, las glándulas de Meibomio (en los párpados) están obstruidas o atrofiadas. Relacionado principalmente con: Blefaritis, rosácea, uso de pantallas (parpadeo insuficiente) y factores ambientales (viento).
-
- Ojo seco por deficiencia acuosa (20-30%):
-
- Las glándulas lagrimales (fábrica de las lágrimas) no producen suficiente líquido (como un grifo con poca agua).
- La causa: Edad avanzada, menopausia, diabetes, enfermedades autoinmunes, Síndrome de Sjögren, efectos secundarios de ciertos medicamentos y uso prolongado de lentes de contacto.
-
¿Por qué es importante distinguir los tipos de ojo seco? Para mejorar los resultados del tratamiento. Si tienes ojo seco evaporativo, tendrás que tratar los párpados y requerirás de gotas con lípidos e higiene palpebral para desatascar las glándulas de Meibomio. Si tienes deficiencia acuosa, necesitarás lágrimas artificiales con agua y electrolitos.
Las Glándulas de Meibomio: protagonistas del tipo evaporativo
Las glándulas de Meibomio son unas estructuras situadas en el borde de los párpados que producen la capa de grasa (lípidos) de la lágrima. Esta capa actúa como una tapa que evita la evaporación. Cuando están obstruidas o funcionan mal (Disfunción de Glándulas de Meibomio, DGM), la lágrima se evapora demasiado rápido. Son como “pequeñas fábricas de grasa”: si la producción se interrumpe, el sistema entero falla.
🔄 El círculo vicioso del ojo seco
El ojo seco no es solo un problema de cantidad de lágrimas. Existe un ciclo que se retroalimenta:
- Sequía en la superficie ocular → inflamación
- Inflamación → daño en células caliciformes y glándulas de Meibomio
- Daño en glándulas → más evaporación y más sequía
Este ciclo explica por qué el tratamiento debe ser constante y no interrumpirse, aunque mejoren los síntomas.
¿Por qué es importante distinguir los tipos de ojo seco?
Para mejorar los resultados del tratamiento. Si tienes ojo seco evaporativo, tendrás que tratar los párpados y necesitarás gotas con lípidos e higiene palpebral para desatascar las glándulas de Meibomio. Si tienes deficiencia acuosa, necesitarás lágrimas artificiales con agua y electrolitos.
¿Es tan común como dicen? Datos en España
Según el estudio PrevEOS (el primer estudio de base poblacional nacional publicado en The Ocular Surface) y la Sociedad Española de Oftalmología (SEO):
- Entre el 16,6% y el 22,5% de la población adulta tiene ojo seco (según los criterios utilizados).
- Hasta el 33% presenta síntomas compatibles si se incluyen molestias al leer o usar pantallas.
- Esto equivale a aproximadamente 5 millones de españoles mayores de 40 años.
- Solo 1 de cada 3 afectados está correctamente diagnosticado: existe un importante infradiagnóstico.
- Las mujeres tienen mayor prevalencia (21–24%) que los hombres (11–20%), especialmente tras la menopausia.
Factores que explican el aumento en España: uso de pantallas (8 h/día de media en teletrabajo), clima seco en zonas como Madrid y Andalucía, y envejecimiento poblacional. Tener enfermedades autoinmunes, diabetes o el uso de lentes de contacto puede agravarlo.
¿Cuáles son los síntomas más comunes?
Síntomas habituales
- Sensación de arenilla, ardor o picor
- Enrojecimiento y sensibilidad a la luz (fotofobia)
- Visión borrosa fluctuante (mejora al parpadear)
- Parpadeo excesivo e inconsciente
- Fatiga visual, especialmente al final del día
Factores que los empeoran
- Ambientes secos, con viento o aire acondicionado
- Uso prolongado de pantallas o lectura
- Conducir largas distancias
- Clima seco (Madrid, interior peninsular)
- Por la mañana al despertar (parpadeo reducido durante el sueño)

¿Qué pasa si no se trata?
Agravamiento de los síntomas
El ojo seco no tratado puede provocar molestias crónicas que afectan la vida diaria. Los pacientes experimentan una sensación de ardor constante, sensación de cuerpo extraño en los ojos o fatiga ocular que se acentúan tras realizar tareas que requieren mantener la concentración durante un largo periodo de tiempo (leer, conducir, uso intensivo de ordenadores). La visión borrosa fluctuante se ve incrementada con el paso del tiempo, dificultando muchas actividades cotidianas y reduciendo la productividad. A menudo, estos síntomas se agudizan al final del día o en condiciones ambientales de sequedad como las oficinas con aire acondicionado.
Daño en la superficie ocular
La falta de lubricación provoca una inflamación crónica de la córnea y del epitelio ocular. Esta inflamación deteriora las células superficiales del ojo, incrementando la sensibilidad y el enrojecimiento. En los casos más severos, la sequedad ocular severa puede causar úlceras corneales, erosiones en la superficie ocular, infección, como la queratitis que requiere atención médica urgente. Estas complicaciones pueden finalizar con cicatrices permanentes en la córnea, alterando de forma irreversible la visión del paciente.
Impacto en la calidad de vida
Las molestias persistentes y la visión inestable afectan la salud emocional y física de los pacientes. Los pacientes informan que se sienten incapaces de concentrarse en el trabajo, evitan las actividades sociales y pueden sufrir estrés asociado a no poder llevar a cabo tareas simples. Además, se puede experimentar dolor ocular por la noche y sequedad ocular tras el despertar lo que puede alterar los patrones de descanso propiciando la aparición de un estado de fatiga crónica y/o ansiedad.
Progresión a enfermedades crónicas
Sin tratamiento, el ojo seco puede evolucionar a formas graves. En personas con enfermedades autoinmunes no controladas, como el síndrome de Sjögren, la inflamación sistémica agrava la sequedad ocular. Por otro lado, la deficiencia evaporativa crónica daña irreversiblemente las glándulas de Meibomio, estructuras esenciales para producir la capa lipídica de las lágrimas. Esta degeneración perpetúa el ciclo de evaporación lagrimal, haciendo el tratamiento más complejo con el tiempo.
Atención inmediata: Síntomas como dolor intenso, imposibilidad de abrir los ojos, pérdida súbita de visión o herida en el ojo deben ser valorados por el oftalmólogo lo antes posible.
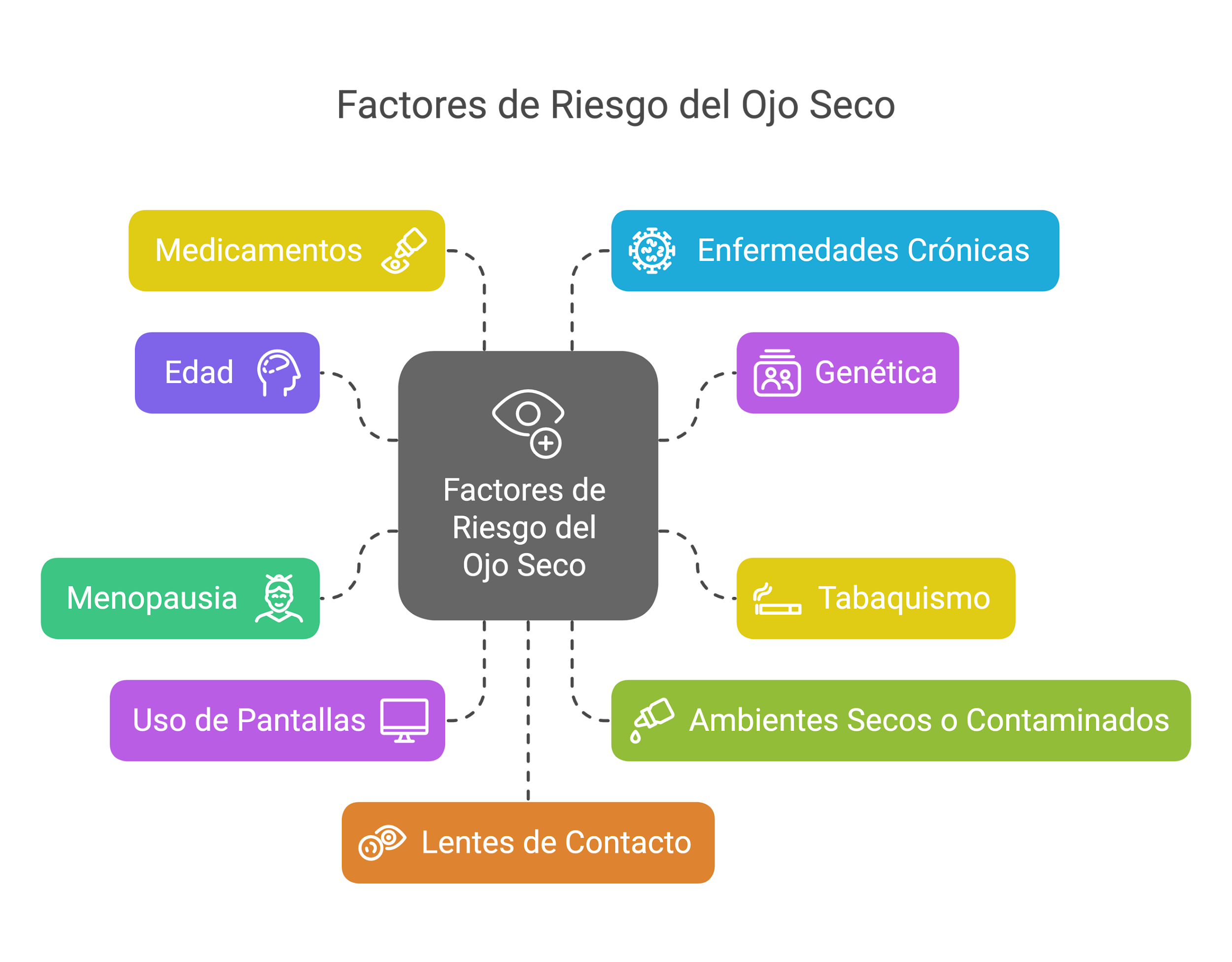
¿Quién corre más riesgo?
No todos tenemos el mismo riesgo. Aquí tienes un checklist con los factores de riesgo más comunes:
- Edad: El riesgo aumenta con la edad, especialmente después de los 40 años, debido a cambios hormonales y disminución natural en la producción de lágrimas.
- Genética: Si algún familiar directo (padres, hermanos) tiene ojo seco, el riesgo puede ser mayor.
- Tabaquismo: Fumar reduce la calidad de las lágrimas y aumenta la sequedad ocular.
- Menopausia: Las mujeres en menopausia tienen un mayor riesgo debido a cambios hormonales que afectan la lubricación ocular.
- Uso prolongado de pantallas: Mirar pantallas durante largos periodos reduce el parpadeo, lo que empeora la evaporación lagrimal.
- Ambientes secos o contaminados: Aire acondicionado, calefacción, polvo o humo incrementan la evaporación de las lágrimas.
- Medicamentos: Algunos medicamentos como antihistamínicos, antidepresivos, pastillas anticonceptivas y beta-bloqueadores pueden causar ojo seco.
- Enfermedades crónicas: Diabetes, artritis reumatoide, síndrome de Sjögren, rosácea o enfermedades autoinmunes aumentan el riesgo significativamente.
- Lentes de contacto: El uso prolongado de lentes de contacto puede alterar la superficie ocular y reducir la calidad de las lágrimas.
💡 Regla 20-20-20
Cada 20 minutos de pantalla, mira durante 20 segundos a una distancia de 6 metros (20 pies). Esto relaja la acomodación y favorece el parpadeo completo.
Diagnóstico: Cómo detectarlo a tiempo
El diagnóstico del ojo seco requiere una evaluación completa. Ningún test aislado es suficiente; se combina la clínica del paciente con pruebas objetivas:
Pruebas principales
- Examen con Lámpara de hendidura: Microscopio de alta resolución para evaluar la superficie ocular: erosiones, úlceras, inflamación palpebral u obstrucciones en las glándulas de Meibomio.
- Tinción con fluoresceína: Se aplica una gota de fluoresceína al ojo y se observa con luz azul cobalto. Se evalúa la estabilidad de la película lagrimal y la integridad de la córnea.
- Expresión de las glándulas de Meibomio: Presión manual sobre las glándulas para evaluar su funcionalidad.
- Test de Time de Ruptura Lagrimal (TBUT / BUT):
Mide el tiempo hasta que aparecen zonas secas en la película lagrimal tras aplicar fluoresceína. Valores ≤ 10 segundos se consideran patológicos. - Test de Schirmer: Mide la cantidad de lágrimas producidas mediante una tira de papel absorbente en el párpado inferior. Valora la secreción acuosa.
- Tinción con verde de lisamina: Alternativa más segura y menos irritante a la Rosa de Bengala. Detecta células muertas o dañadas en la superficie ocular (córnea y conjuntiva).
- Osmolaridad lagrimal (TearLab): Uno de los marcadores más objetivos y reproducibles del ojo seco, según DEWS II. Valores ≥ 308 mOsm/L en un ojo o diferencia ≥ 8 entre ambos indican ojo seco.
- Meibografía: Imágenes de infrarrojo de alta resolución de las glándulas de Meibomio para evaluar su estructura y detectar atrofia.
- Interferometría (LipiView): Evalúa el grosor y calidad de la capa lipídica de la lágrima. Fundamental en el ojo seco evaporativo.
- InflammaDry (detección de MMP-9): Marcador inflamatorio en la lágrima. Una prueba positiva indica inflamación de la superficie ocular y orienta el tratamiento.
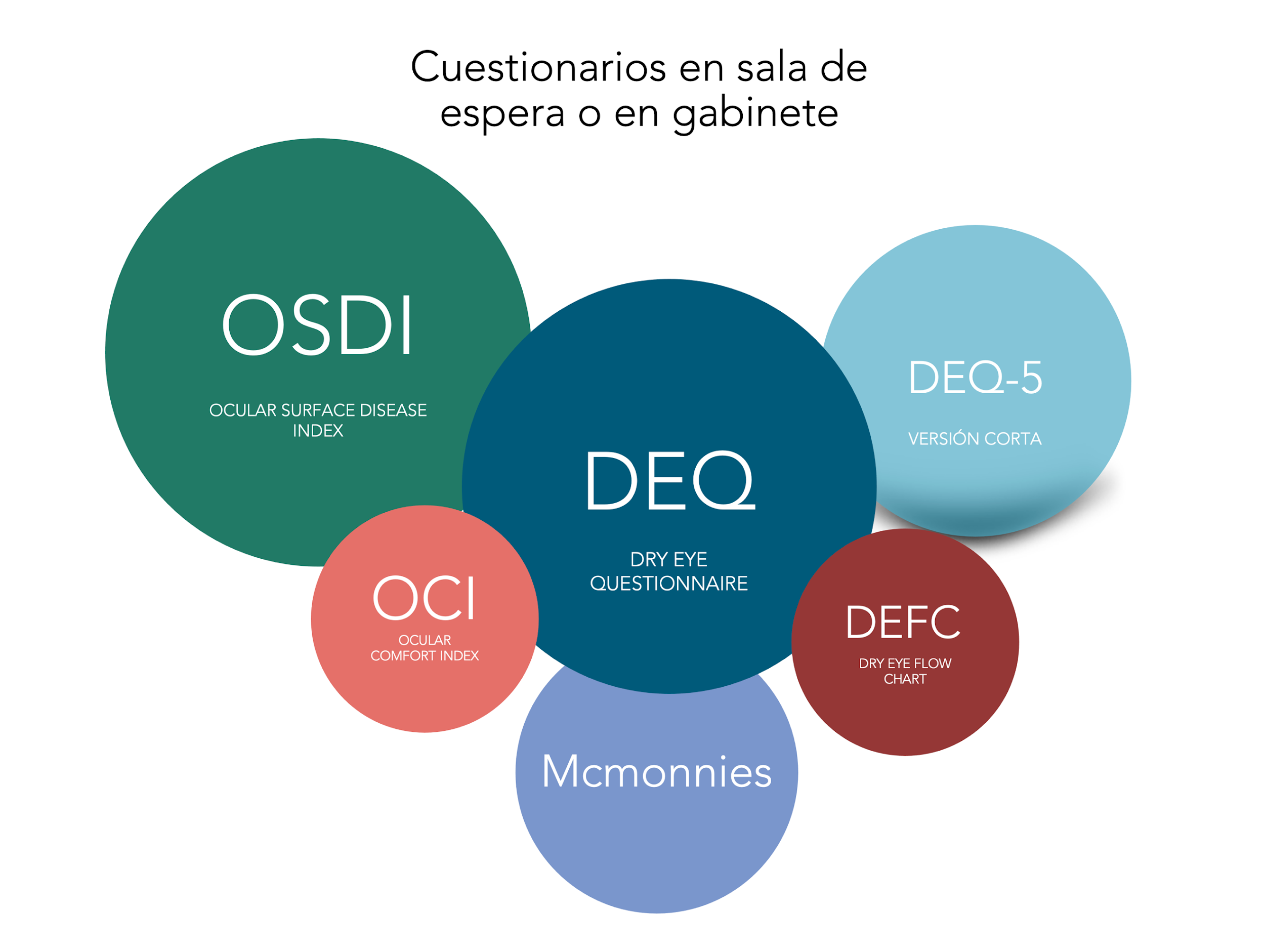
Cuestionarios validados
Preguntas sobre síntomas, molestias y limitaciones diarias. Se selecciona el cuestionario más adecuado en cada caso para evaluar el impacto del ojo seco en la calidad de vida.
- OSDI (Ocular Surface Disease Index): evalúa el impacto del ojo seco en la calidad de vida.
- DEQ-5 (Dry Eye Questionnaire): valoración rápida de síntomas.
- SPEED: frecuencia e intensidad de síntomas.
🔍 Detección temprana
La detección precoz permite un tratamiento más efectivo y evita complicaciones graves. Si tienes síntomas persistentes, consúltalo con tu optometrista u oftalmólogo.
Manejo integral: Trabajo en equipo
El manejo del ojo seco requiere un enfoque multidisciplinar, donde tanto el optometrista como el oftalmólogo desempeñan roles clave en la detección temprana, tratamiento y seguimiento de los pacientes.
👓 Optometrista
- Detección temprana (agudeza visual, lámpara de hendidura, BUT, tinción, etc.)
- Derivación al oftalmólogo cuando es necesario
- Educación sobre causas, síntomas y medidas de autocuidado (ej: uso adecuado de lágrimas artificiales, higiene palpebral)
- Seguimiento de casos leves y adaptación de lentes de contacto
🏥 Oftalmólogo
- Confirma el tipo y gravedad del SOS
- Prescribe tratamientos médicos (colirios antiinflamatorios, tapones, etc.)
- Realiza procedimientos: expresión de glándulas, IPL, etc.
- Seguimiento en casos moderados-graves
Colaboración entre ambos profesionales
- Optometrista → Oftalmólogo: Derivación temprana de casos complejos o que no responden al tratamiento inicial de lágrimas artificiales.
- Oftalmólogo → Optometrista: Refuerzo en educación del paciente y seguimiento de autocuidado diario.
Este trabajo en equipo asegura un abordaje integral tanto de la salud ocular como de la calidad de vida del paciente.
Tratamiento: ¿cómo se controla el ojo seco?
El tratamiento se adapta al tipo y gravedad. El objetivo es controlar la inflamación, mejorar la película lagrimal y proteger la superficie ocular
Ojo seco leve a moderado
- Lágrimas artificiales sin conservantes (preferibles para uso frecuente; los conservantes dañan el epitelio con el tiempo)
- Higiene palpebral: calor seco (compresas calientes 10 min) + masaje suave + limpieza del borde palpebral
- Sprays palpebrales o liposomas: reponen la capa lipídica sin necesidad de instilación
- Humidificador ambiental en zonas secas o con calefacción/aire acondicionado
- Hábitos saludables: regla 20-20-20, parpadeo consciente y completo, evitar corrientes de aire directas (aire acondicionado, calefacción o ventiladores).
Ojo seco moderado a severo y crónico
- Lágrimas en gel o pomadas nocturnas (mayor viscosidad y duración)
- Antiinflamatorios tópicos: ciclosporina A, ácido lifitegrast o corticoides en ciclos cortos
- Tapones lagrimales (puntos lagrimales): Pequeños dispositivos indoloros que retienen tu propia lágrima en el ojo por más tiempo.
- Expresión de las glándulas de Meibomio: mejora la calidad de la capa lipídica
- Luz Pulsada Intensa (IPL) y Radiofrecuencia: Tecnologías de vanguardia para reducir la inflamación y estimular las glándulas de Meibomio, mejorando la calidad de tu lágrima desde la primera sesión.
- Suero autólogo: colirios elaborados con la propia sangre del paciente, ricos en factores de crecimiento. Para casos graves o refractarios
- Microexfoliación palpebral (Blephex/Zest): Limpieza profunda profesional de los bordes de los párpados para eliminar bacterias y ácaros (Demodex).
- Lentes de contacto esclerales: reservorios de solución salina que mantienen la córnea hidratada en ojo seco severo
- Suplementos de Omega-3: mejoran la calidad de la secreción meibomiana
Evita la automedicación
Muchos pacientes usan colirios vasoconstrictores con nafazolina creyendo que alivian el ojo seco. En realidad, empeoran los síntomas a largo plazo, dañan el epitelio y generan efecto rebote. Consúltalo siempre con tu especialista.
Preguntas frecuentes (FAQ)
¿El ojo seco tiene cura?
Depende de la causa. En muchos casos es una enfermedad crónica que se controla, pero no se cura definitivamente. Sin embargo, con el tratamiento adecuado la mayoría de los pacientes consiguen una calidad de vida óptima.
¿Cuánto tarda en mejorar con tratamiento?
La mejora suele notarse entre las 4 y 8 semanas desde el inicio del tratamiento. La inflamación tarda más en resolverse que los síntomas. No abandones el tratamiento, aunque te encuentres mejor.
¿Puedo usar lentes de contacto?
En casos leves, sí, con lentes de contacto desechables diarias diseñadas para ojo seco (silicona-hidrogel). En casos moderados-graves puede estar desaconsejado temporalmente hasta controlar la enfermedad. Consúltalo con tu especialista.
¿Ayuda la dieta?
Sí. El Omega-3 (pescado azul, nueces, aceite de lino) mejora la calidad de la secreción meibomiana. Los antioxidantes (espinacas, brócoli, zanahoria) protegen la superficie ocular. Una dieta mediterránea equilibrada es beneficiosa.
¿El aire acondicionado empeora el ojo seco?
Sí. Reduce la humedad relativa del ambiente. Usa humidificadores, evita corrientes directas de aire y aplica lágrimas artificiales con más frecuencia en esos entornos.
¿Es normal que me lloren los ojos si tengo ojo seco?
Sí. Es una reacción paradójica: la irritación de la superficie ocular estimula el lagrimeo reflejo. Pero esas lágrimas reflejas no tienen la composición adecuada para lubricar. Por eso el llanto no alivia el ojo seco.
El manejo adecuado del ojo seco no solo alivia los síntomas, sino que también ayuda a recuperar la comodidad visual y mejora la calidad de vida, permitiendo retomar actividades cotidianas con confianza.

Este documento es informativo y no sustituye ni a una consulta médica ni optométrica. El diagnóstico definitivo y el plan de tratamiento deben ser efectuados, según el caso, por su oftalmólogo o por su optometrista.
Recursos de interés en España
- SEO (Sociedad Española de Oftalmología) www.oftalmoseo.com
- Consejo general de Ópticos y Optometristas: www.cgcoo.es
- Sociedad Española de Optometría: www.seoptometria.es
- COOOA (Colegio Andaluz de Ópticos-Optometristas): www.coooa.org
- Fundación ProVisu: www.provisu.es
- TFOS International (guías DEWS internacionales): www.tearfilm.org